

Therapie von Prostatakrebs
Die Untersuchungen haben ergeben, dass Sie an Prostatakrebs erkrankt sind. Für die weitere Behandlung sollten u. a. folgende Fragen geklärt sein:
- Welches Tumorstadium (Ausdehnung im Prostatagewebe und im Körper) liegt vor?
- Wie hoch ist der Gleason-Score (die Aggressivität des Tumors)?
- Wie hoch ist der PSA-Wert und wie schnell hat sich dieser verändert?
Mithilfe dieser Aussagen lässt sich ungefähr abschätzen, wie der weitere Krankheitsverlauf sein könnte und welche Behandlung dafür am besten geeignet ist.
Bei der Entscheidungsfindung, welche Therapie für Sie die Richtige ist, spielen neben dem Zustand des Tumors weitere Faktoren eine Rolle. So können Begleiterkrankungen, hohes Alter oder ein angegriffener Allgemeinzustand z. B. eine Operation infrage stellen. Auch Ihre persönlichen Vorstellungen von Lebensqualität, insbesondere mit Blick auf mögliche Nebenwirkungen, spielen bei der Entscheidung für oder gegen eine Behandlung eine Rolle. Da die meisten Prostatatumoren langsam wachsen, nehmen Sie sich die Zeit, sich intensiv beraten und aufklären zu lassen.
Wegweiser durch die Behandlung
Tumoren, die sich (noch) innerhalb der Prostatakapsel befinden, werden in der Regel mit dem Ziel einer Heilung, d. h. Zerstörung aller Tumorzellen, behandelt. Dies kann durch eine operative Entfernung der Prostata (radikale Prostatektomie) oder Bestrahlung gelingen.
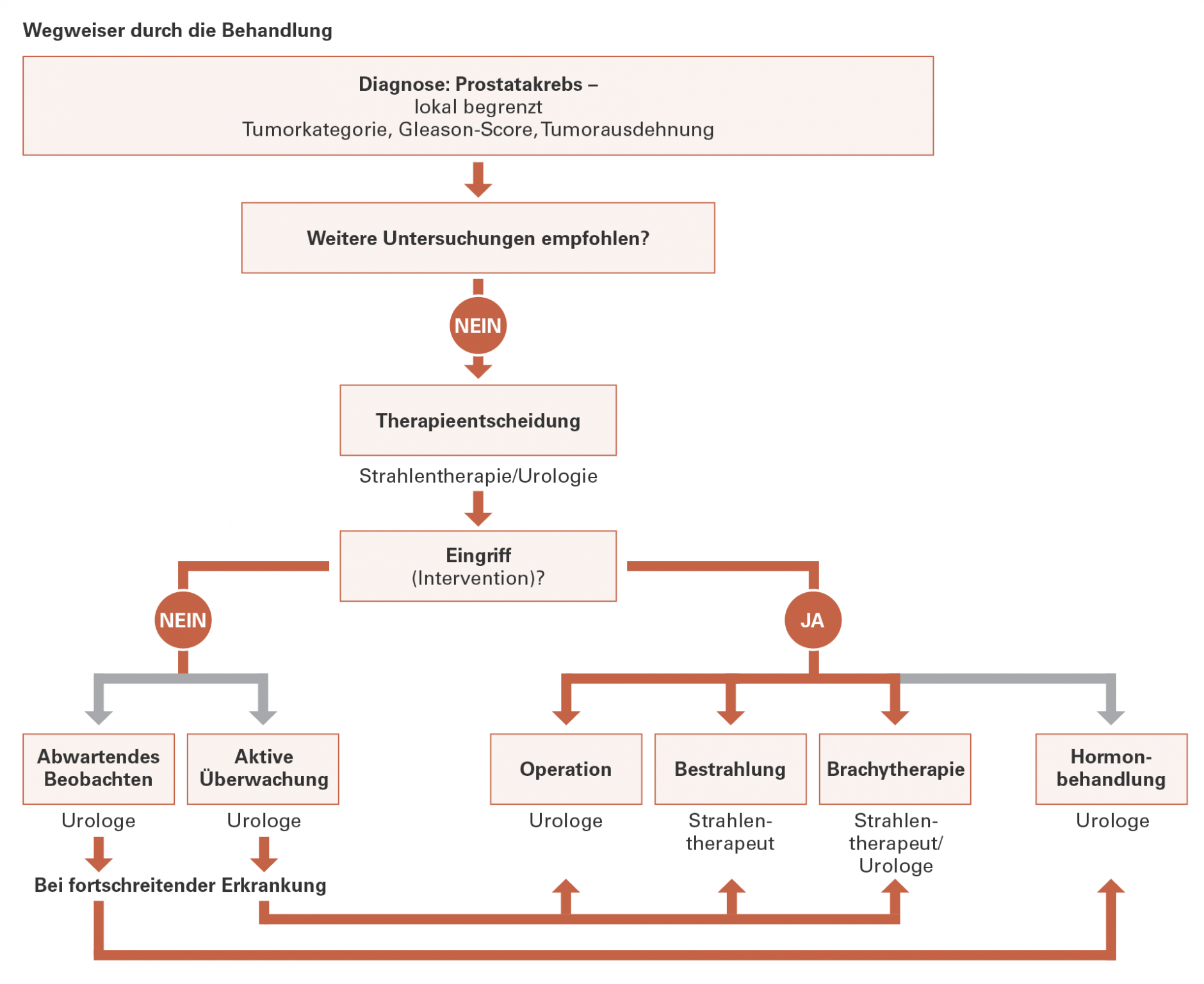
Weitere Behandlungsverfahren – die nicht die Heilung zum Ziel haben – können eine Hormonentzugstherapie (Tumor wird im Wachstum gehemmt) oder langfristiges Beobachten sein.
Abwartende Strategien
Besonders bei früh entdeckten Tumoren sollte immer auch abgewogen werden, wie der Nutzen einer Behandlung (z. B. Operation oder Bestrahlung) zu den Risiken und den möglichen Nebenwirkungen steht. Eine Alternative ist, so befremdlich das auch klingen mag, „Abwarten“. Hierbei gibt es zwei unterschiedliche Vorgehensweisen.
Aktive Überwachung (Active Surveillance)
Bei einem lokal begrenzten kleinen Tumor kann es durchaus sinnvoll sein, auf eine aktive Behandlung, d. h. eine Operation oder Bestrahlung zunächst zu verzichten.
Voraussetzung ist jedoch, dass dieser keine Beschwerden verursacht und ein niedriges Risiko besteht, dass er weiterwächst oder Metastasen bildet.
Die Bedingungen aus Expertensicht umfassen:
- PSA nicht über 10 ng/ml
- Gleason-Score nicht über 6
- Auf die Prostata begrenzter Tumor; er besetzt weniger als die Hälfte eines Prostatalappens (T-Kategorie bis cT2a)
- Biopsie: Tumorgewebe in maximal 2 von 10–12 Proben
- Tumorgewebe je Probe maximal 50 %
Wichtigstes Moment für eine aktive Überwachung ist, dass Sie selbst – nach enger Rücksprache mit Ihrem Arzt – überzeugt sind, dem Tumor auf diese Weise zu begegnen. Hierbei können der Erhalt der Lebensqualität, ein höheres Alter oder andere gesundheitliche Probleme eine Rolle spielen.
Aktive Überwachung bedeutet keineswegs „Hände in den Schoß legen und nichts tun“. Es sind vielmehr regelmäßige Kontrollen notwendig, die sicherstellen, dass ein plötzlich „lebendig“ werdender Tumor nicht übersehen wird. Falls dies wider Erwarten der Fall ist, sollten weiterhin alle Therapien für eine Heilung möglich sein.
Aktive Überwachung in der Praxis
Nach dem Motto „Vertrauen ist gut, Kontrolle ist besser“ wird in den ersten zwei Jahren nach Diagnose alle drei Monate der PSA-Wert bestimmt und die Prostata abgetastet. Zur Sicherheit wird nach einem halben Jahr erneut eine Gewebeprobe (Rebiopsie) entnommen. Bleiben die Werte stabil und es ergeben sich bei der Biopsie keine Auffälligkeiten, werden später halbjährlich weitere Kontrollen durchgeführt. Gewebeproben, so die ärztlichen Leitlinien, sollen in den ersten drei Jahren alle zwölf bis 18 Monate und danach alle drei Jahre durchgeführt werden.
Die regelmäßige Überwachung ist für manche zwar psychisch belastend, lässt aber eine Größenzunahme oder zunehmende Aggressivität des Tumors mit sehr hoher Wahrscheinlichkeit frühzeitig erkennen. Falls eine der Kontrollen zeigt, dass die Krankheit voranschreitet, sollte nach Expertenmeinung die aktive Überwachung abgebrochen und eine heilende Therapie (Operation oder Bestrahlung) begonnen werden.

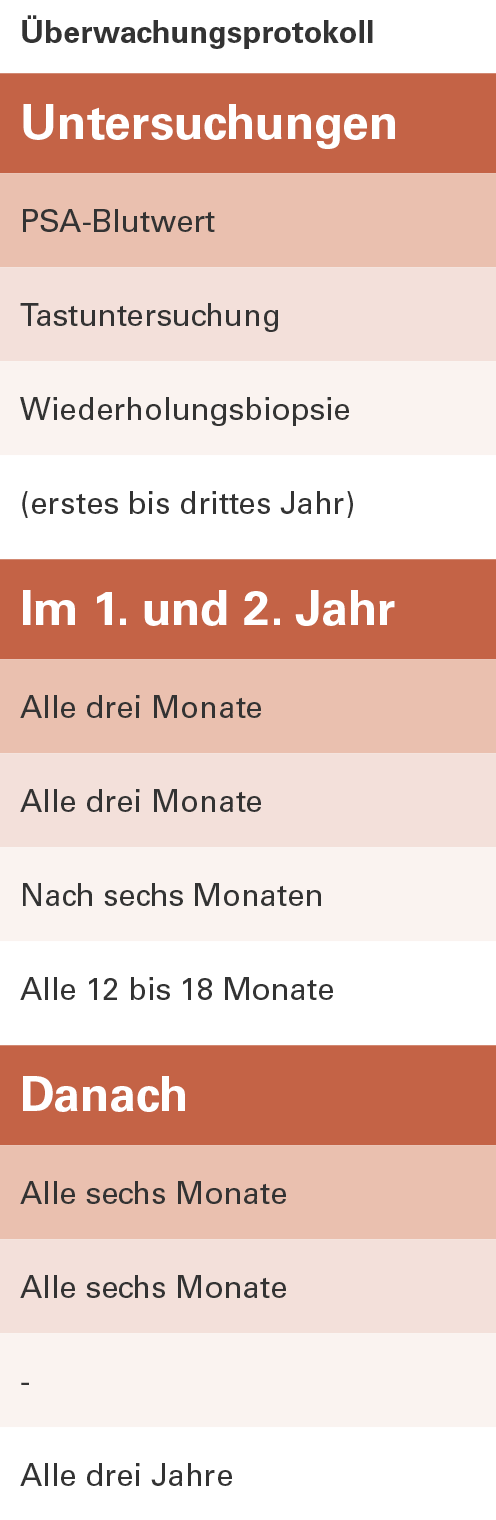
Vorteil und Nutzen der aktiven Überwachung
In erster Linie können eine Operation und Bestrahlung umgangen werden. Insbesondere damit verbundene Risiken des Eingriffs, wie Narkose oder Infektionsgefahr, sowie akute Nebenwirkungen oder Spätfolgen spielen somit erst mal keine Rolle. Die Möglichkeit, eine heilende Therapie zu beginnen, bleibt nach wie vor bestehen.
Nachteile und Risiken der aktiven Überwachung
Jeder Patient geht anders mit seiner Erkrankung um. Während der eine beruhigt ist, einen „schlummernden“ Tumor zu haben, der keiner Behandlung bedarf, erfüllt es den anderen mit Sorgen, dass der Tumor ohne Therapie unbemerkt fortschreiten könnte. Auch bei den regelmäßigen Kontrollen an den Tumor erinnert zu werden, die Untersuchung selbst und die begleitende Ungewissheit schürt Sorgen und Ängste bei den Patienten und Angehörigen.
Es besteht ein gewisses Restrisiko, dass die Erkrankung trotz Überwachung unbemerkt voranschreitet und damit schlechter behandelbar werden könnte.
Fragen zur aktiven Überwachung
- Ist die aktive Überwachung für mich geeignet? Wenn ja, warum?
- Was kommt bei den Kontrollen auf mich zu?
- Wie sicher ist es, dass das Fortschreiten des Tumors rechtzeitig erkannt wird?
- Wie kann ich erkennen, ob der Tumor doch weiterwächst?
- Was wären die nächsten Schritte?
- Was kann ich selbst tun (z. B. Ernährung, Sport), damit der Tumor nicht oder nur langsam wächst?
Abwartendes Beobachten (Watchful Waiting)
Bei einem wenig aggressiven, langsam wachsenden Prostatakrebs kann auch abwartendes Beobachten eine Alternative zu Operation oder Bestrahlung sein. Dies gilt vor allem für ältere Männer, die in ihrer verbleibenden Lebensspanne möglicherweise keine tumorbedingten Beschwerden erfahren und höchstwahrscheinlich nicht an Prostatakrebs versterben werden. Laut Expertenmeinung ist dies dann der Fall, wenn die Lebenserwartung des Patienten vermutlich unter zehn Jahren liegt und ggf. weitere schwerwiegende Erkrankungen vorliegen.
Die Strategie des langfristigen Beobachtens ist es, den Patienten zu begleiten, seinen Gesundheitszustand regelmäßig zu kontrollieren, ohne dabei das Ziel einer Heilung zu verfolgen. Behandelt wird nur dann, wenn der Krebs Symptome, wie z.B. Schmerzen, verursacht.
Fragen zum langfristigen Beobachten
- Warum ist das langfristige Beobachten bei mir die richtige Strategie?
- Mit welchen Beschwerden muss ich langfristig rechnen?
- Wann können diese Beschwerden auftreten?
Operation der Prostata
Die Entfernung der Prostata (medizinisch: radikale Prostatektomie) ist die häufigste Therapieform bei einem lokal begrenzten Prostatakrebs, und zwar bei allen Risikogruppen.
Wann kann eine Operation die richtige Wahl sein?
- Wenn die Chance groß ist, dass der Tumor vollständig entfernt werden kann.
- Wenn Sie, abgesehen vom Tumor, bei guter Gesundheit sind.
- Wenn Sie voraussichtlich eine Lebenserwartung von mehr als zehn Jahren haben.
- Wenn die Operation für Sie persönlich mehr Nutzen als Risiken bietet.
Erfolg der Operation
Der Erfolg der Operation hängt von vielen Faktoren ab (z. B. Begleiterkrankungen, Alter). Auch die Erfahrung des Chirurgen ist offenbar entscheidend für den Ausgang einer Operation. Scheuen Sie daher nicht davor zurück, sich vor dem Eingriff danach zu erkundigen. Laut Expertenmeinung versprechen mindestens 50 Prostataoperationen pro Jahr/Klinik eine gewisse Sicherheit, wobei auf den einzelnen Chirurgen mindestens 25 selbst durchgeführte Eingriffe kommen sollten.
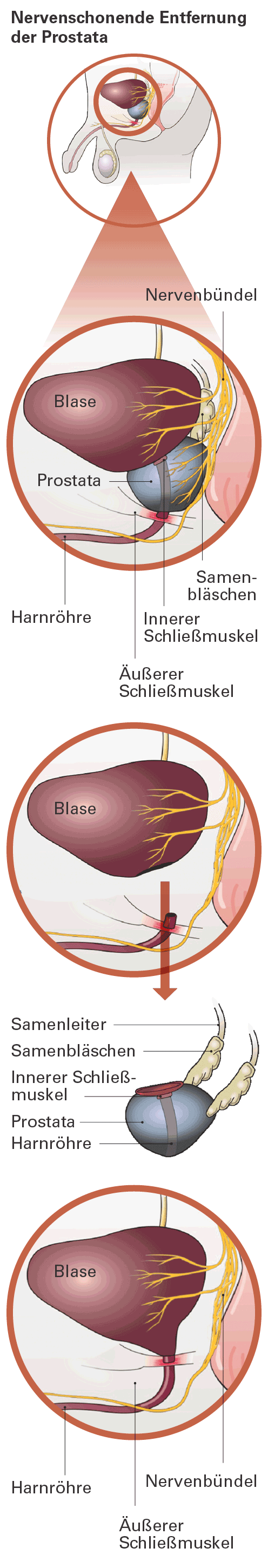
Nervenschonende Operation der Prostata
Um eine Heilung zu erreichen, werden zur Sicherheit neben der Prostata auch angrenzendes Gewebe, Samenblasen und Samenleiter entnommen. Da die Harnröhre durch die Prostata verläuft, muss sie bei dem Eingriff durchtrennt werden. Hierbei wird auch der innere Schließmuskel direkt am Beginn der Harnröhre unterhalb der Blase entfernt. Die beiden verbliebenen Enden werden nach Entfernung der Prostata wieder miteinander verbunden (medizinisch: Anastomose). Wenn möglich, versucht der Chirurg die Nerven und Blutgefäße, welche die Prostata beidseitig versorgen, bei dem Eingriff zu schonen. Der Grund: Das Nervengewebe kontrolliert teilweise die Blasenfunktion, ist aber auch maßgeblich an der Fähigkeit zur Erektion beteiligt.
Funktion der Blasenschließmuskeln
Für ein kontrolliertes Wasserlassen verfügen wir – neben einem dafür zuständigen Nervengewebe – über einen inneren und einen äußeren Schließmuskel. Der innere dichtet die Blase nach unten hin ab. Er öffnet sich reflexartig bei ansteigendem Druck, d. h. er kann nicht willentlich geöffnet oder geschlossen werden. Der äußere Schließmuskel wird durch den Beckenboden gebildet, dessen Muskulatur die Harnröhre ringförmig umschließt. Dieser Schließmuskel kann bewusst geöffnet werden.
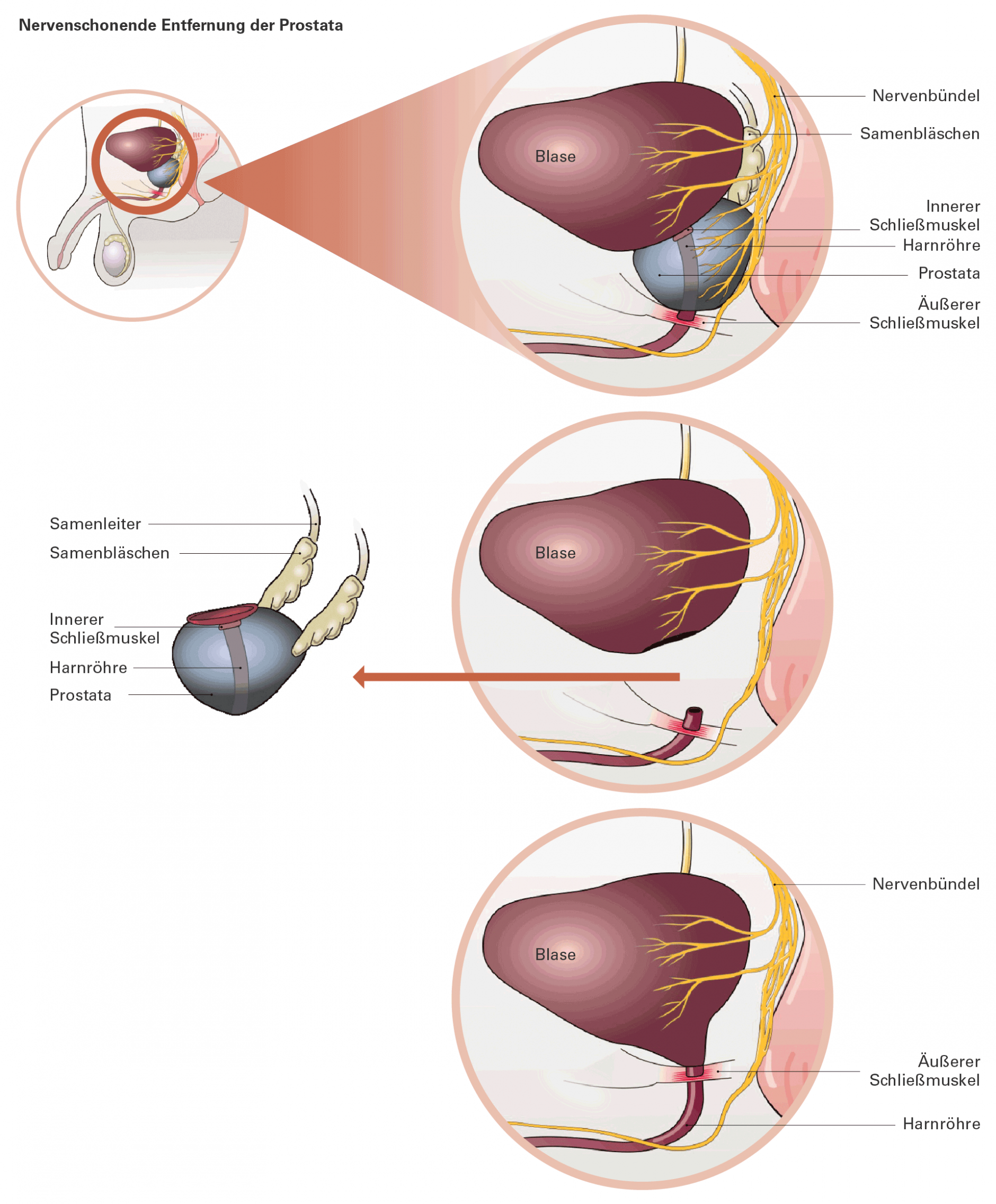
Verschiedene Operationstechniken
Bei der radikalen Prostatektomie kommen verschiedene Operationstechniken infrage. Sie sind hinsichtlich ihres Erfolges, den möglichen Komplikationen oder unerwünschten Folgen als gleichwertig einzustufen.
Die Techniken im Einzelnen
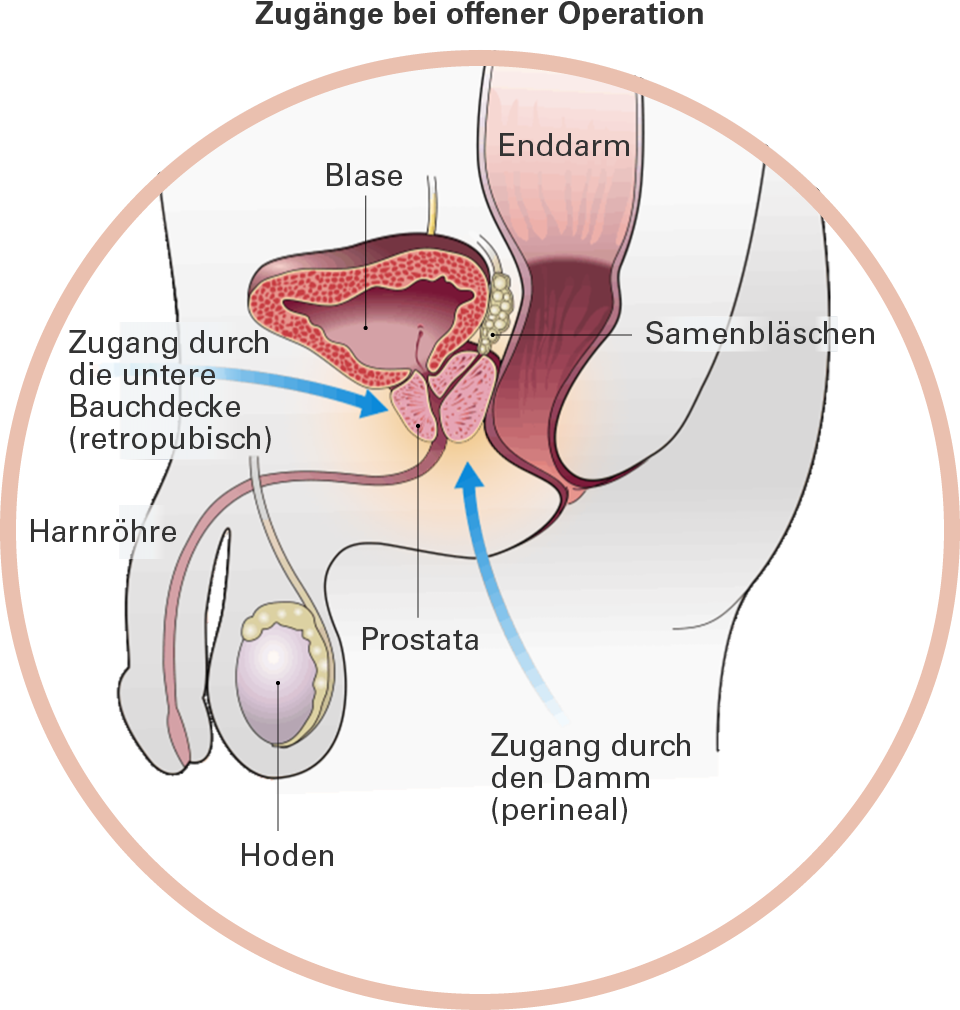
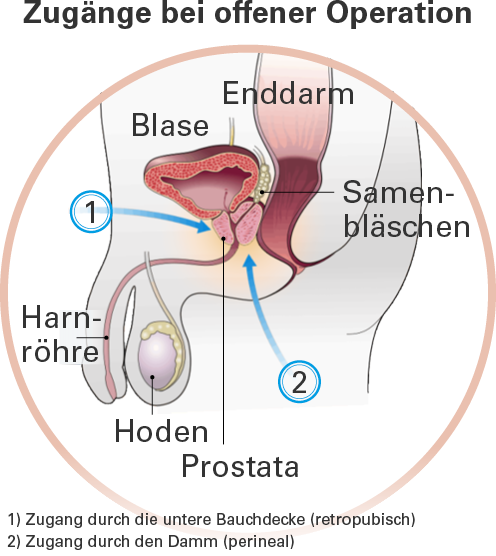
Offene Operation: Der Operateur muss den Zugang zur Prostata chirurgisch freilegen. Dieser Eingriff erfolgt entweder von der Seite des Unterbauchs, oberhalb des Schambeins (medizinisch: retropubisch) oder durch den Damm, d. h. zwischen Anus und Peniswurzel (medizinisch: perineal).
Laparoskopische oder auch endoskopische Operation: Bei dieser sogenannten „Schlüssellochchirurgie“ werden über kleine Einschnitte verschiedene Instrumente zur Entfernung der Prostata in den Bauchraum vorgeschoben. Diese Methode kann auch Roboter-assistiert durchgeführt werden. Das heißt, die Instrumente werden über eine Computerkonsole von einem Operateur bedient („Da-Vinci Operation“).
Welche der Techniken mehr Nutzen oder weniger Schaden bringt, konnte bisher noch nicht eindeutig wissenschaftlich belegt werden. Sicher ist aber, dass der Erfolg der Operation maßgeblich von der Erfahrung des Chirurgen abhängt.
Nutzen der operativen Prostataentfernung
Mithilfe einer radikalen Prostatektomie ist es bei früh entdeckten Tumoren möglich, die Erkrankung zu heilen. Laut wissenschaftlicher Studien werden durch eine Operation eines auf die Prostatakapsel begrenzten Tumors sieben von zehn Männern geheilt. Bei drei von zehn Männern taucht der Krebs, häufig erst nach Jahren, wieder auf oder hat Metastasen gebildet.
Risiken der operativen Prostataentfernung
Wie jede Operation ist auch die Entfernung der Prostata mit möglichen Nebenwirkungen und Risiken verbunden. Hierzu gehört zumindest zeitweise Inkontinenz (unfreiwilliger Harnverlust), die durch eine Schädigung des inneren Schließmuskels verursacht wird. Weiter kann eine Narbenbildung an den operativ verbundenen Harnröhrenenden (Anastomose) den Blasenhals verengen und damit zu Problemen beim Wasserlassen führen. Vor allem bei größeren Tumoren, welche die Prostatakapsel einseitig oder beidseitig durchbrochen haben, ist es oft nicht möglich, gänzlich nervenschonend zu operieren. Werden die Nervenbündel im Rahmen des Eingriffs durchtrennt, sind Potenzstörungen meist die Folge. Bleiben diese dauerhaft, kann sich das Schwellkörpergewebe zurückbilden und damit zu einer Verkürzung des Penis führen.
Umgang mit Inkontinenz
Inkontinenz lässt sich häufig durch regelmäßiges Beckenboden- und Schließmuskeltraining bessern, manchmal sogar beseitigen. Lassen Sie sich von Ihrem Arzt oder einem speziell dafür ausgebildeten Physiotherapeuten anleiten. Haben Sie Geduld – es kann einige Wochen oder Monate dauern, bis die Übungen Wirkung zeigen. Weiter lassen sich mithilfe bestimmter Medikamente die Beschwerden lindern. Ist die Inkontinenz aber schwerwiegender, gibt es auch die Möglichkeit, durch spezialisierte Fachärzte den Blasenschließmuskel chirurgisch wiederherzustellen.
Umgang mit Potenzstörungen
Wichtig ist, dass Sie keine Scham haben, Ihren Urologen zum Thema Impotenz anzusprechen. Er ist Experte und kennt die für Sie geeigneten Maßnahmen. Verschiedene Medikamente in Tablettenform oder auch als Injektion gegeben helfen in vielen Fällen, die Potenz wiederherzustellen. Weitere, technische Möglichkeiten sind Vakuumpumpe oder Penisimplantate. Die Behandlung von Potenzstörungen wird leider nur teilweise von den Krankenkassen übernommen. So müssen die Kosten für Medikamente (Tabletten oder Injektion) in der Regel selbst bezahlt werden. Eine Vakuumpumpe oder ein Penisimplantat hingegen wird meist von den Kassen übernommen.
Entfernung der Lymphknoten
Ein Tumor, der streut, sendet zunächst Krebszellen meist in die zur Prostata benachbarten Lymphknoten. Ein möglicher Befall der Lymphknoten lässt sich nur durch deren operative Entfernung und eine anschließende feingewebliche (mikroskopische) Untersuchung feststellen. Der Befund - Befall oder nicht - ist wichtig für den weiteren Behandlungsweg. Bei einem lokal begrenzten Tumor mit geringem Risikoprofil kann nach Meinung der Experten möglicherweise auf eine Lymphknotenentfernung verzichtet werden. Ist aus Sicht Ihres Arztes eine Entfernung der Lymphknoten ratsam, werden in der Regel mindestens zehn Lymphknoten entnommen. Dadurch kann sich in seltenen Fällen Gewebsflüssigkeit im Genitalbereich oder in den Beinen ansammeln (Lymphödem). Operationen werden heutzutage – wenn möglich – so durchgeführt, dass wichtige Lymphabflussgebiete geschont werden. Sprechen Sie Ihren Arzt aktiv an, wenn Sie schon einmal Anzeichen eines Ödems hatten. Er wird gemeinsam mit Ihnen entscheiden, ob das vorbeugende Tragen von Kompressionskleidung oder Bandagen sinnvoll ist.
Fragen vor einer Prostataentfernung
- Warum empfehlen Sie mir die Operation?
- Wie hoch ist die Chance, dass ich durch die OP geheilt werde?
- Was passiert, wenn ich den Tumor nicht behandeln lasse?
- Können sie mir eine Klinik empfehlen, die häufig erfolgreich Prostata-OPs durchführt?
- Wie lange werde ich voraussichtlich in der Klinik bleiben müssen?
- Wann kann ich in meinen gewohnten Alltag (z. B. Beruf) zurückkehren?
- Welches Operationsverfahren (Methode, Zugang) empfehlen Sie für mich?
- Ist bei mir eine nervenschonende Operation möglich?
- Mit welchen Folgen (Risiken) muss ich rechnen?
- Ist eine Eigenblutspende vor der Operation empfehlenswert?
Strahlentherapie des lokal begrenzten Prostatakarzinoms
Neben der operativen Entfernung der Prostata zählt die Bestrahlung eines lokal begrenzten Tumors (der noch nicht gestreut hat) als eine Behandlung, die eine Heilung anstrebt. Das heißt, im Optimalfall können alle Tumorzellen mithilfe einer Bestrahlung zerstört werden. Falls ein aggressiver Tumor vorliegt und damit das Risiko eines Rückfalls trotz Bestrahlung steigt, wird zusätzlich eine antihormonelle Therapie empfohlen. Da Operation und Bestrahlung hinsichtlich Heilungschancen und Nebenwirkungen etwa gleichwertig sind, sollten Sie sich mit Ihrem Urologen eingehend beraten, welche Methode für Sie die geeignetere ist.
Das Prinzip
Bei der Bestrahlung werden energiereiche oder radioaktive Strahlen auf den Tumor gerichtet. Durch die Strahlung soll möglichst nur die Erbsubstanz der Krebszellen geschädigt werden, sodass diese sich nicht mehr teilen und schließlich absterben. Bei der Bestrahlung werden – trotz aller Sorgfalt – auch gesunde Zellen geschädigt. Diese haben aber eine höhere Toleranz gegenüber den zellschädigenden Strahlen und können – effektiver als Krebszellen – ihr angegriffenes Erbgut wieder reparieren. Die Wiederherstellung benötigt Zeit. Daher wird die zuvor festgelegte Gesamtdosis der Bestrahlung auf mehrere Sitzungen verteilt. Da die Bestrahlung das Tumorgewebe erst nach und nach zerstört, tritt die Wirkung der Behandlung, z. B. in Form eines absinkenden PSA-Wertes, erst verzögert ein.
Für wen ist eine Bestrahlung geeignet?
Die Frage, ob für Sie eine Bestrahlung die richtige Therapie ist, hängt von unterschiedlichen Faktoren ab, wie z. B. Tumorstadium, Alter und eventuellen Begleiterkrankungen. Wie bei allen Behandlungsmaßnahmen ist es daher auch hier für Sie wichtig, die Entscheidung für oder gegen Bestrahlung erst nach umfassender Aufklärung durch Ihren Urologen/Ihre Urologin zu treffen. Insbesondere sollte die Frage geklärt werden, welche Alternativen (z. B. Operation, aktive Überwachung) Sie zur Auswahl haben.
Wann kommt nach Expertenmeinung eine Bestrahlung in Frage?
- Bei einem lokal begrenzten „frühen“ Tumor. Ziel: Heilung durch Zerstörung aller Krebszellen.
- Bei PSA-Anstieg nach operativer Entfernung der Prostata (Salvage-Therapie). Ziel: Zerstörung von verbliebenem Tumorgewebe.
- Bei einem lokal fortgeschrittenen Tumor. Ziel: Weitere Ausbreitung des Tumors und Metastasen verhindern.
Bestrahlungsmethoden
Die Bestrahlung eines Prostatatumors ist über zwei Wege möglich.
Entweder die Strahlungsquelle befindet sich außerhalb des Körpers (perkutane Bestrahlung; lateinisch; per = durch, cutis = Haut), oder die Strahlungsquelle wird direkt in der Prostata platziert (Brachytherapie; altgriechisch; brachy = nahe). Die Dosis der Strahlung wird in Gray (abgekürzt Gy) angegeben, wobei im Durchschnitt mit einer Gesamtstrahlendosis von 74–80 Gray behandelt wird.
Da sich die Wirkung der Bestrahlung auf das Gewebe bei den jeweiligen Methoden unterscheidet, kann die Höhe der Strahlendosis von außen oder innen gegeben nicht miteinander verglichen werden.
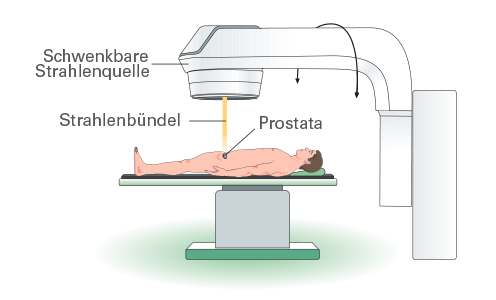
Perkutane Bestrahlung
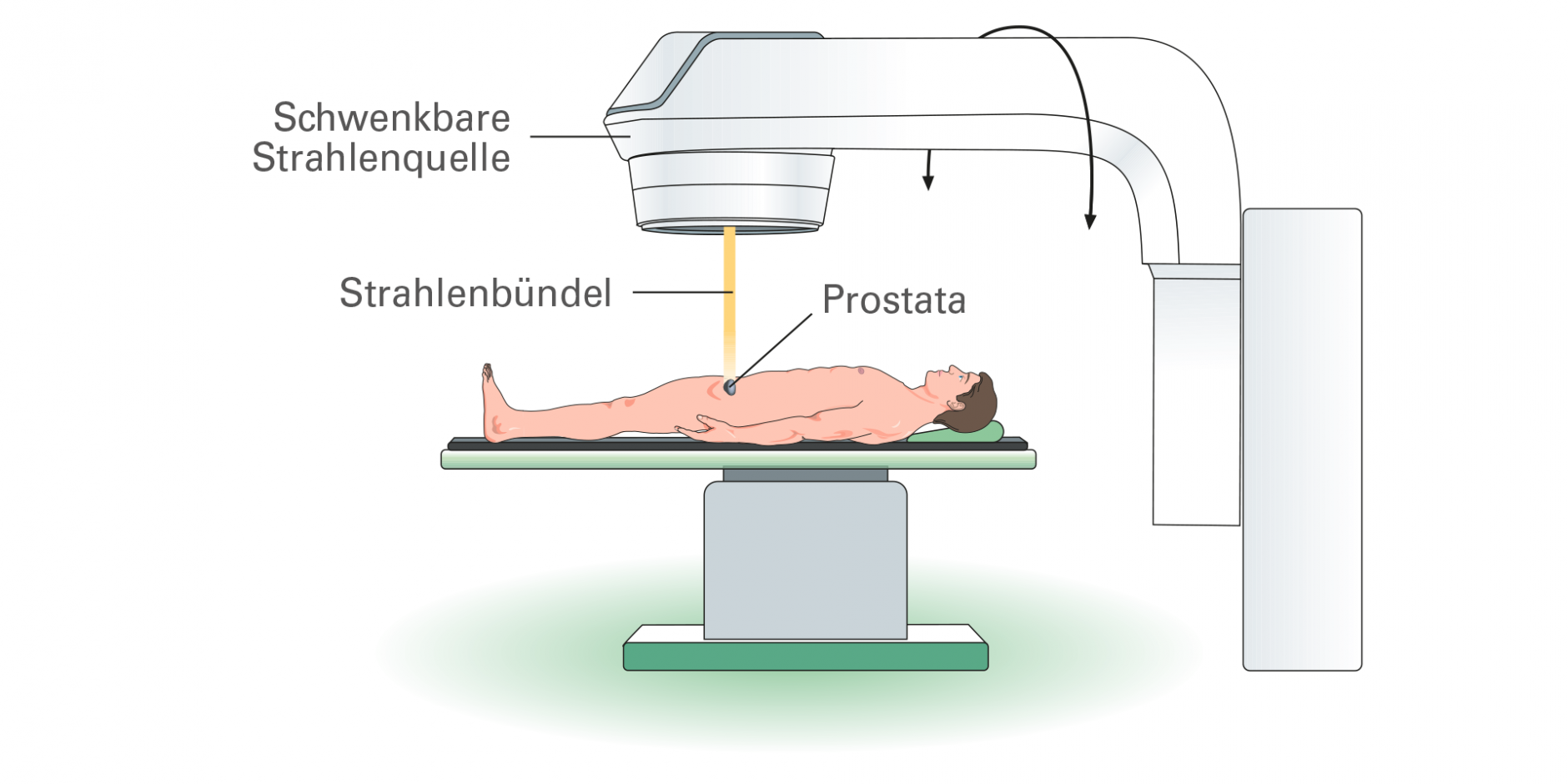
Bei diesem Verfahren erfolgt die Strahlung durch die Haut. Die Strahlung wird durch einen Linearbeschleuniger erzeugt. Hierbei wird kein radioaktives Material verwendet. Das Gerät beschleunigt atomare Teilchen auf nahezu Lichtgeschwindigkeit und lenkt diese mithilfe eines Magnetfeldes genau in die Zielregion. Da möglichst nur Tumorgewebe geschädigt werden soll, wird zunächst die Strahlendosis und das Strahlenfeld mit dem Computer und CT-Aufnahmen (Computertomographie) berechnet. Die ambulant durchgeführte Behandlung dauert in der Regel sieben bis neun Wochen. In dieser Zeit werden fünf Bestrahlungen pro Woche vorgenommen.
Nutzen der perkutanen Bestrahlung
Mit einer perkutanen Strahlentherapie lässt sich ein operativer Eingriff und die damit verbundenen Narkose- oder Infektionsrisiken vermeiden. Die Chancen auf Heilung sind vergleichbar mit einer operativen Entfernung der Prostata.
Akute Risiken und Nachteile der perkutanen Bestrahlung
Bei der perkutanen Strahlentherapie können zunächst akute unerwünschte Ereignisse auftreten, die aber in der Regel wieder abklingen. Da Teile des Darms und die Harnblase im Bestrahlungsfeld liegen, sind Darmbeschwerden (Durchfall, Darmschleimhautentzündung, Blutung) und Blasenprobleme (erhöhter Harndrang, Blasenentzündung) möglich. Bei akuten Beschwerden sollte immer möglichst bald Ihr behandelnder Arzt kontaktiert werden.
Spätfolgen
Auch Spätfolgen, die erst nach Jahren auftreten können, sind – wenn auch selten – möglich. Hierzu gehört Impotenz, wobei dieses Risiko vor allem dann gegeben ist, wenn die Bestrahlung durch eine Hormonentzugstherapie ergänzt wurde. Seltener sind Inkontinenz (unkontrollierter Harnverlust) oder Darmprobleme (Entzündung, Durchfälle). Der Durchfallneigung kann mit Kortisonzäpfchen und Medikamenten begegnet werden, die die erhöhte Darmaktivität dämpfen können. Eine perkutane Strahlentherapie birgt – wie auch die Brachytherapie – die Gefahr, dass Patienten unfruchtbar werden. Bei Kinderwunsch sollte daher über das Einfrieren von Sperma vor Behandlungsbeginn mit den Ärzten gesprochen werden.
Mit einem Linearbeschleuniger kann ein Prostatatumor zielgenau bestrahlt und gesundes Gewebe weitgehend geschont werden.
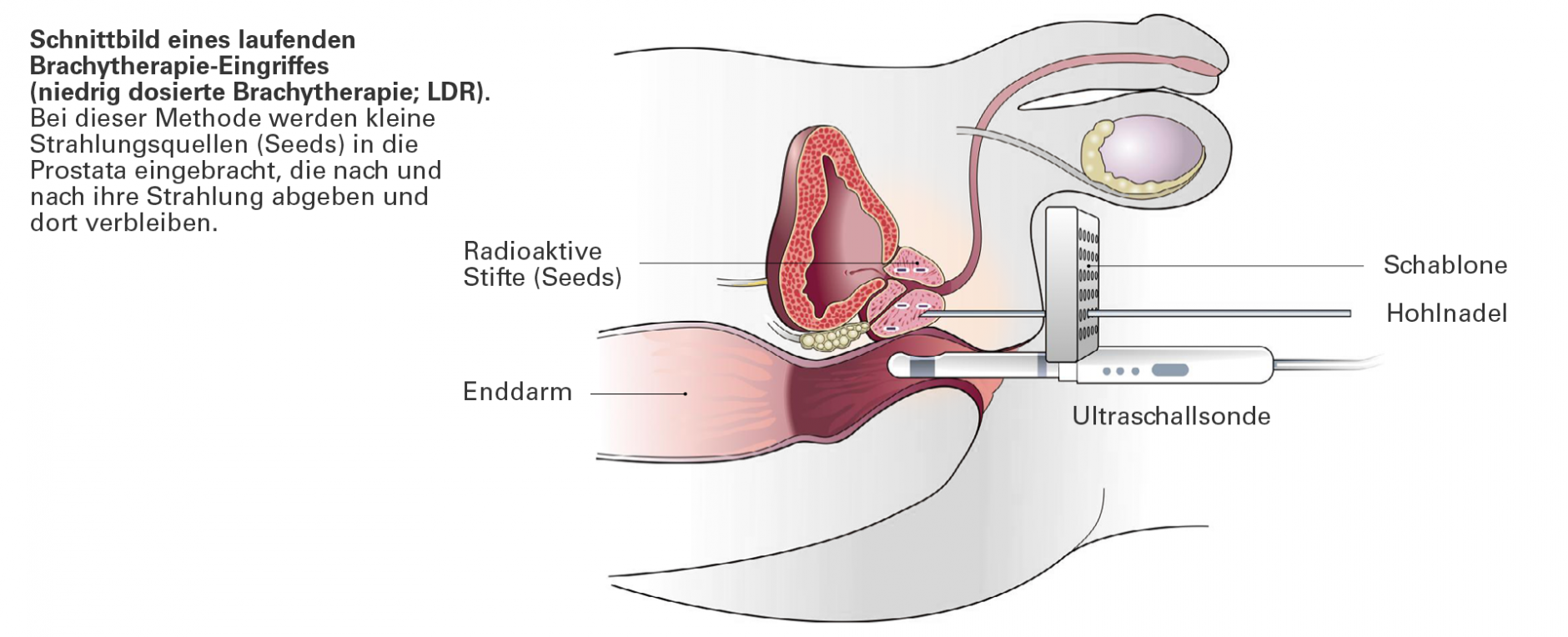
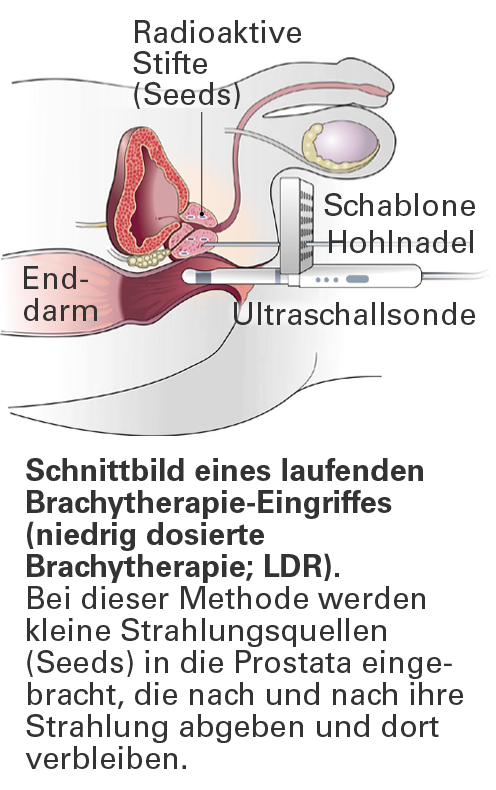
Brachytherapie
Die Strahlungsquelle wird direkt in die erkrankte Prostata eingesetzt. Hierbei ist es möglich, mit sehr hohen („High-Dose-Rate“, kurz HDR-Brachytherapie) oder mit niedrigen Dosisraten („Low-Dose-Rate“, kurz LDR-Brachytherapie) zu behandeln.
LDR-Brachytherapie
Bei der LDR-Brachytherapie werden winzige samenkornähnliche Strahlungsquellen (englisch; Seeds) mithilfe einer sehr dünnen Hohlnadel in die Prostata eingebracht. Die Platzierung der Seeds wird durch Ultraschall oder Röntgenkontrolle überwacht.
Der Eingriff ist ambulant und erfordert nur eine kurze Narkose. Die Seeds bestehen aus radioaktivem Material. Die Strahlung reicht nur wenige Millimeter weit und hält nur einige Wochen an. So ist weitgehend garantiert, dass im Wesentlichen nur Tumorgewebe geschädigt wird. Laut ärztlicher Leitlinie ist die LDR-Brachytherapie nur für den lokal begrenzten Prostatakrebs mit geringem Risikoprofil geeignet.
Nutzen der LDR-Brachytherapie
Beobachtungsstudien lassen vermuten, dass der Behandlungserfolg der LDR-Brachytherapie mit einer Operation vergleichbar ist. Ein besonderer Vorteil dieser Therapie ist, dass nur eine kurze Behandlungszeit notwendig ist.
Nebenwirkungen und Risiken der LDR-Brachytherapie
Durch den Einsatz der Hohlnadel entstehen im Gewebe kleine Verletzungen, die vorübergehend Entzündungen oder Blutungen zur Folge haben können. Langzeitfolgen treten bei der Brachytherapie in ähnlicher Form wie bei einer perkutanen Bestrahlung auf (z. B. Probleme mit Darm, Blase oder Harnröhre, sowie Potenzstörungen).
HDR-Brachytherapie
HDR-Brachytherapie
Auch bei dieser Behandlungsform werden Strahlungsquellen mithilfe einer Hohlnadel in die Prostata platziert, die aber eine vergleichsweise hohe Strahlendosis auf kurze Distanz abgeben. Der Eingriff erfolgt unter Narkose. Die Strahlungsquelle verbleibt nur für wenige Stunden in der Prostata. Dieses Verfahren wird daher auch als „Nachladen“ oder englisch als „Afterloading“ bezeichnet. Um sicherzugehen, dass alle Krebszellen vernichtet worden sind, wird in der Regel im Anschluss noch eine perkutane Bestrahlung durchgeführt.
Nutzen der HDR-Brachytherapie
Die HDR-Brachytherapie hat den Vorteil, dass auf einem eng gezirkelten Areal eine sehr starke Strahlendosis verabreicht werden kann. So kann der Tumor in relativ kurzer Zeit stärker geschädigt werden.
Nebenwirkungen und Risiken der HDR-Brachytherapie
Bei der HDR-Brachytherapie können alle Nebenwirkungen auftreten, die auch bei den anderen Bestrahlungsmethoden genannt wurden. Durch die vergleichsweise hohe Strahlendosis können diese aber stärker ausfallen als beispielsweise bei einer perkutanen Strahlentherapie. Zu den typischen Nebenwirkungen zählen Harnröhrenverengung, chronische Harnröhrenentzündungen und vereinzelt Wassereinlagerungen in der Prostata. Diese Ödembildung kann die Harnröhre einengen, sodass das Wasserlassen erschwert ist. Bei der HDR-Brachytherapie handelt es sich um einen operativen Eingriff. Es bestehen die gleichen Risiken wie bei einer Operation.
Hormonentzugstherapie
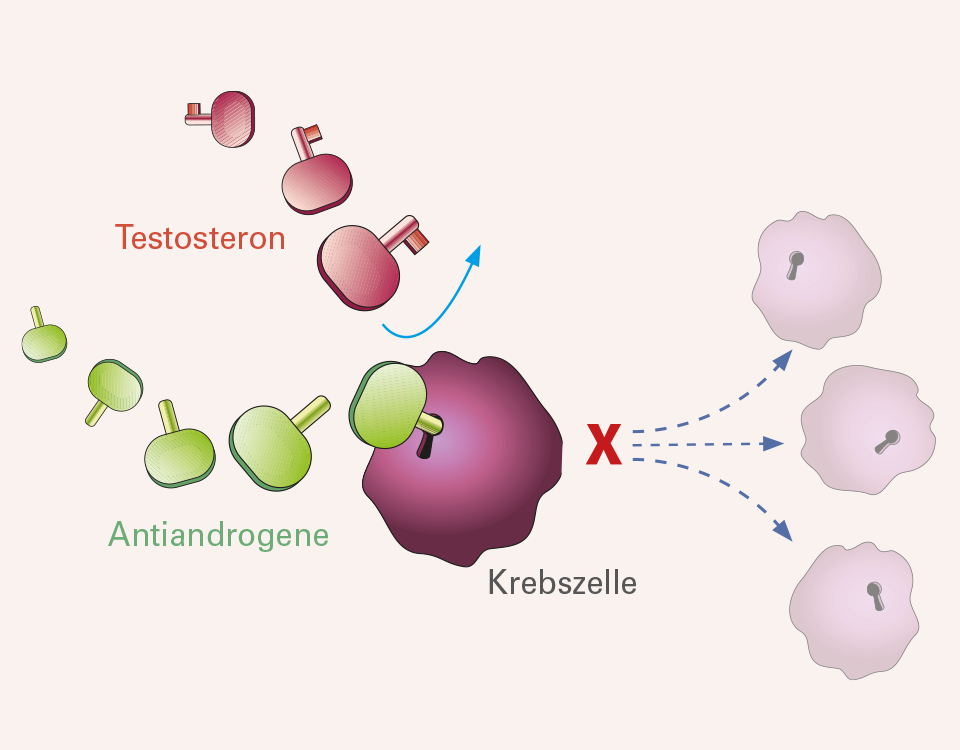
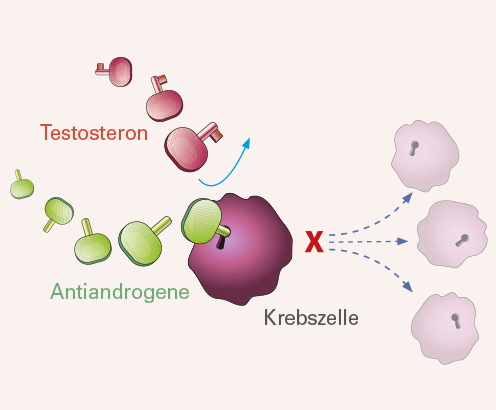
Testosteron ist ein männliches Sexualhormon, das auf verschiedene Organe regulierend wirkt. Unter seinem Einfluss wird der Mann zum Mann. Es lässt Muskeln sowie Bart wachsen und sorgt für die Spermienproduktion in den Hoden. Auch die Zellen der Prostata – leider auch die entarteten Krebszellen – reagieren auf Testosteron. Verbindet sich das Hormon mit bestimmten Kontaktstellen auf ihrer Oberfläche, werden Wachstum und Vermehrung der Zellen angeregt.
Bei einer Hormonentzugstherapie (auch ADT = Androgendeprivationstherapie genannt) eines fortgeschrittenen, z. B. metastasierten Tumors ist nicht die Heilung das Ziel, sondern das Abbremsen der Tumorausbreitung. Das geschieht, indem die Produktion oder die Wirkung von Testosteron blockiert wird. In Ausnahmefällen kann die Hormonentzugstherapie in Kombination mit Radiotherapie auch bei einem noch lokal begrenzten Tumor sinnvoll sein. In der Regel ist der Hormonentzug als Dauertherapie angelegt.
Kleine Hormonkunde
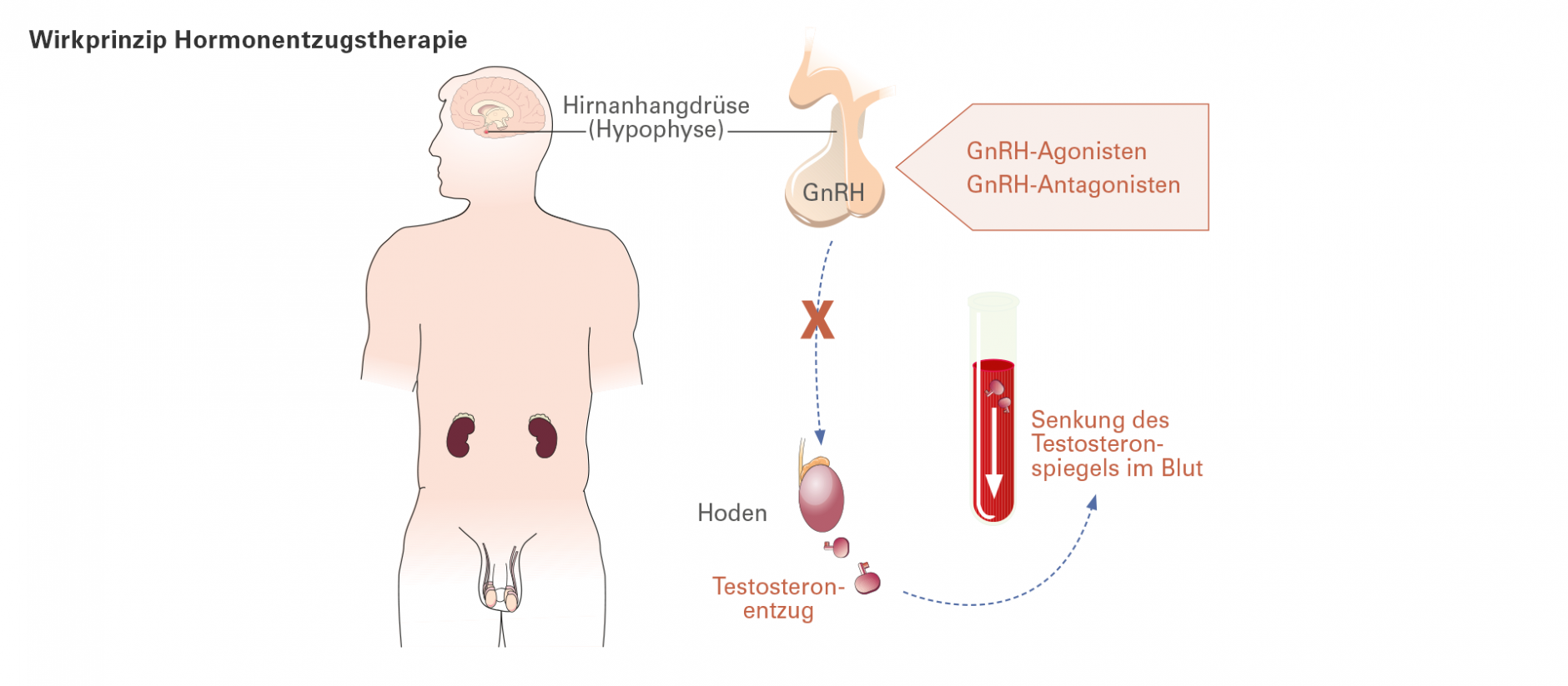
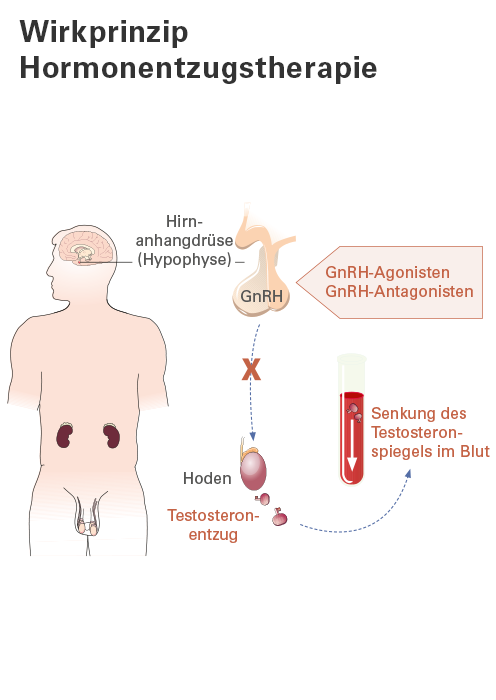
Die Produktion von Testosteron wird in einem Regelkreis zwischen Gehirn, Hoden und zum Teil auch von den Nebennieren gesteuert. Kommandozentrale ist ein zentral gelegener Bereich im Gehirn (Hypothalamus) und die damit verknüpfte Hirnanhangdrüse (Hypophyse).
Um sicherzustellen, dass genügend Testosteron im Blut ist, wird der Blutspiegel des Hormons im Hypothalamus ständig gemessen. Ist der Testosteronspiegel zu niedrig, werden über einen Staffellauf verschiedener Hormone die Hoden und zum geringen Teil auch die Nebennieren „aufgefordert“, vermehrt Testosteron auszuschütten.
Welche Hormone sind beteiligt?
Der Hypothalamus setzt bei Testosteronmangel das „Gonadotropin-Releasing-Hormon“ (kurz: GnRH) frei. Dieses Hormon wirkt als Botenstoff. Es veranlasst die Hirnanhangdrüse, einen weiteren hormonellen Botenstoff – ein Gonadotropin – in den Blutkreislauf auszuschütten. Das Gonadotropin signalisiert wiederum den Hoden, vermehrt Testosteron zu bilden und in den Blutkreislauf abzugeben; der Regelkreis ist geschlossen. (Gonaden: griechisch für Keimdrüse/Geschlechtsdrüse; trop = wirken auf, releasing: englisch für freigeben)
Testosteron und Prostatakrebs
Testosteron wirkt nicht nur auf gesunde Prostatazellen, sondern stimuliert auch die Zellen eines Prostatatumors. Die meisten Tumoren der Prostata benötigen dieses Hormon, um sich vermehrt teilen und wachsen zu können. Testosteron passt wie ein Schlüssel in die dafür vorgesehenen Schlüssellöcher – sprich Kontaktstellen auf den Zellen. Bei erfolgreichem Kontakt werden innerhalb der Zelle Signalketten aktiviert, welche die Zellen zum schnellen Wachstum veranlassen.
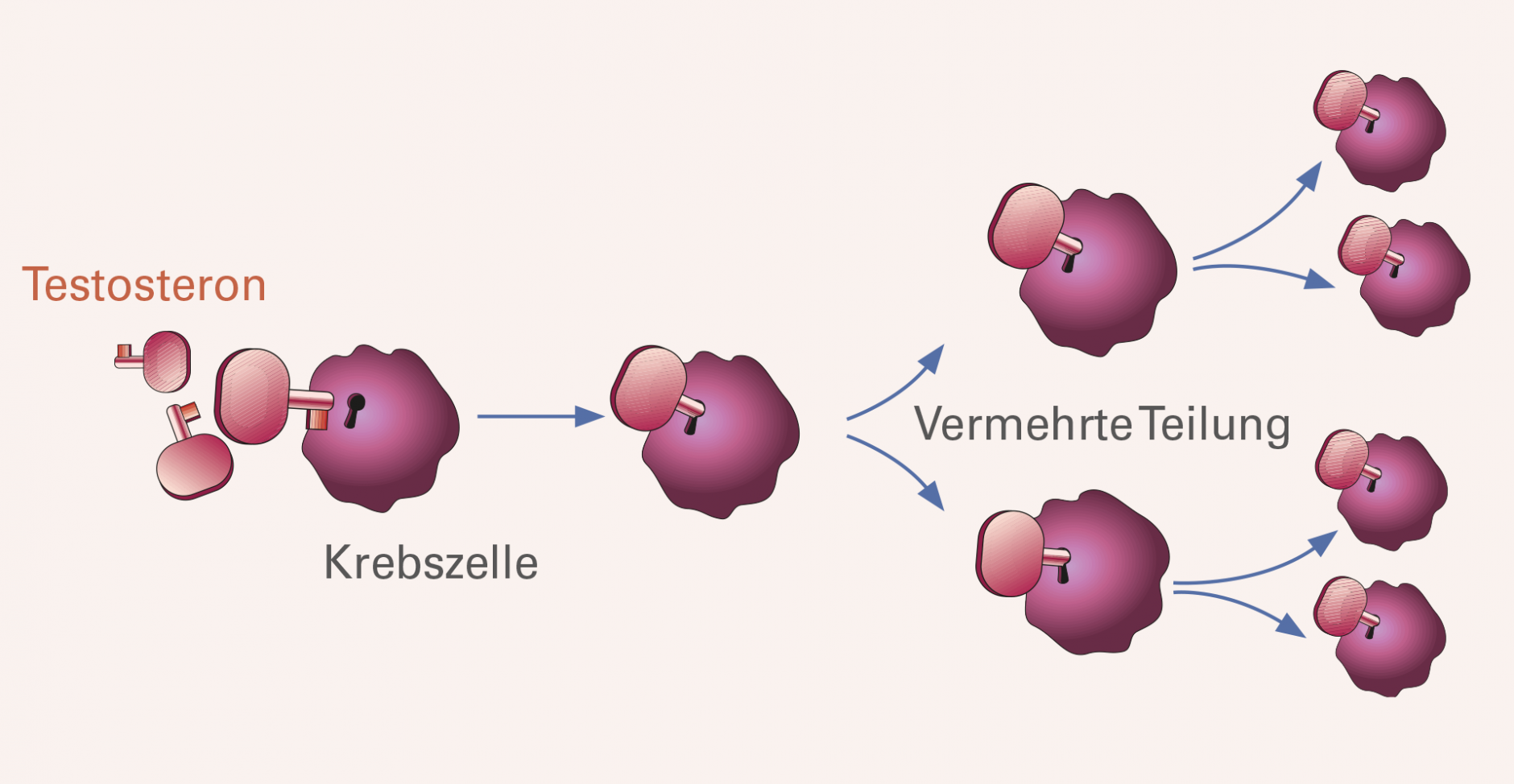
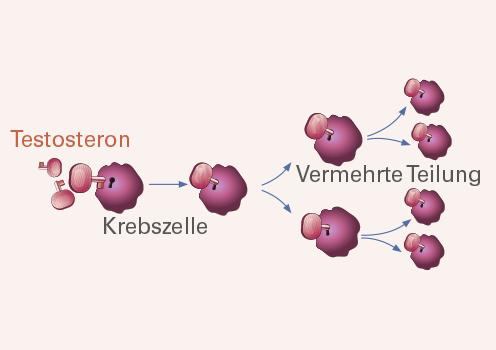
Eine Therapie, die dem Tumor Testosteron entzieht, kann dessen Wachstum hemmen und so das Fortschreiten der Erkrankung für viele Monate oder auch Jahre aufhalten. Eine Heilung ist durch einen Hormonentzug allein allerdings nicht zu erreichen.
Das Prinzip
Ziel ist es, das Testosteron auf das sogenannte Kastrationsniveau abzusenken. In Zahlen gesprochen bedeutet dies, einen normalen Testosteronspiegel, der bei Männern im Alter von 55–65 Jahren bei etwa 570ng/dl liegt, auf mindestens 50ng/dl oder besser unter 20ng/dl zu senken.
Das Absenken des Testosteronspiegels lässt sich operativ durch Entfernung der Hoden (Kastration) und durch Medikamente erreichen. Beide Methoden sind hinsichtlich ihrer Wirkung und Nebenwirkung ähnlich.

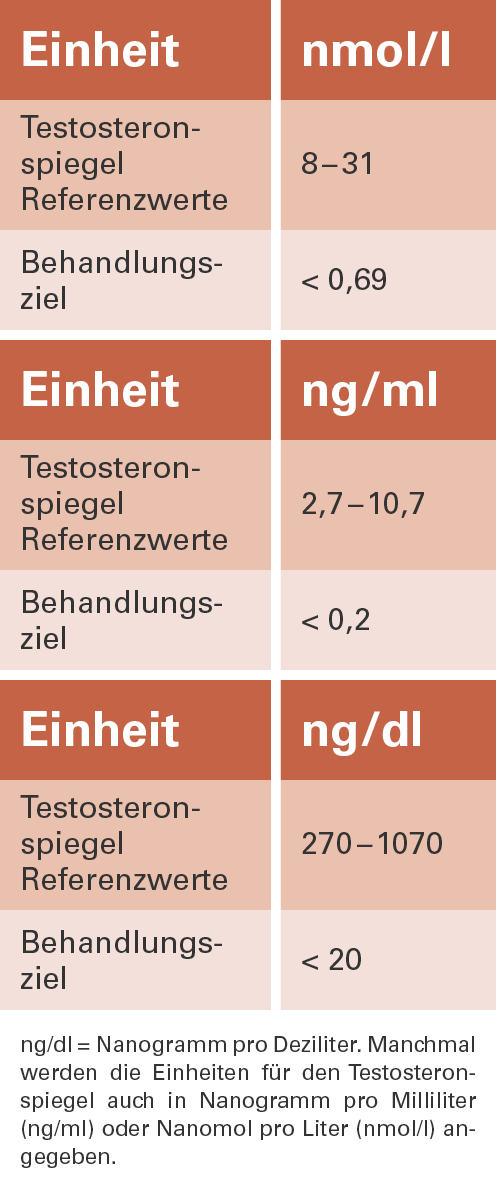
Die Medikamente im Einzelnen
GnRH-Agonisten
GnRH-Agonisten (Agonist = griechisch: Mitspieler) sind synthetisch hergestellte, modifizierte Kopien des natürlichen Gonadotropin-Releasing-Hormons (GnRH). Sie passen besser in die Botenstoff-Kontaktstellen der Hypophyse als das natürliche GnRH und wirken deshalb stärker und länger. Erklärung: Botenstoff-Kontaktstellen sind wie Schlüssellöcher konstruiert. Je besser ein Schlüssel (= Botenstoff oder GnRH-Agonist) hineinpasst, umso größer ist die Wirkung. GnRH-Agonisten werden bisweilen auch als LHRH-Agonisten bezeichnet (LHRH: Luteinisierendes Hormon Releasing-Hormon).
Daher kommt es am Anfang der Therapie zu einer vermehrten Ausschüttung von Gonadotropin und damit auch von Testosteron. Durch die dauerhafte Gabe des Medikamentes werden die Botenstoff-Kontaktstellen überstimuliert. Nach etwa 3 bis 4 Wochen erschöpft sich das System; die Kontaktstellen werden weniger. Das Gonadotropin und die nachgeschaltete Freisetzung des Testosterons aus den Hoden versiegt allmählich.
Der anfänglich überschießende Testosteronspiegel kann durch eine kurzfristige Gabe eines Antiandrogens abgefedert werden. Als Medikament werden GnRH-Agonisten als Depot bzw. Implantat unter die Haut gespritzt. Depot bedeutet, dass der Wirkstoff über einen längeren Zeitraum abgegeben wird.
GnRH-Antagonisten
GnRH-Antagonisten (Antagonist = griechisch: Gegenspieler) oder auch GnRH-Blocker sind ebenfalls synthetisch hergestellte Botenstoffe. Sie blockieren die Botenstoff-Kontaktstellen des GnRH in der Hirnanhangdrüse, sodass es dort nicht anbinden bzw. wirken kann. Innerhalb weniger Tage verringert sich damit die Gonadotropin- und in der Folge auch die Testosteronproduktion in den Hoden. Das Medikament wird in regelmäßigen Abständen unter die Haut gespritzt.
Neue Hormontherapien (Antiandrogene)
Diese Wirkstoffgruppe wird oft beim fortgeschrittenen, metastasierenden kastrationsresistenten Prostatakrebs gegeben. Neue Hormontherapien unterbinden zwar nicht die Testosteronbildung, hemmen dafür aber die Wirkung des Testosterons. Der Testosteronspiegel im Blut bleibt dabei unverändert. Die neueren Wirkstoffe blockieren die Testosteron-Kontaktstellen an den Krebszellen. Das Hormon kann dort nicht mehr andocken bzw. wachstumsfördernd wirken. Neue Hormontherapien unterbrechen wichtige Wachstumssignale, die das Testosteron normalerweise im Zellkern der Krebszellen auslöst. Sie werden täglich in Form von Tabletten eingenommen.
CYP-Hemmer
Diese Substanzklasse blockiert die Bildung von Testosteron nicht nur in den Hoden, sondern auch in der Nebennierenrinde und in den Tumorzellen selbst. CYP-Hemmer werden bei metastasiertem und kastrationsresistentem, sowie beim neu diagnostizierten, metastasierten, hormonsensitiven Prostatakrebs empfohlen.
Für wen ist eine Hormonentzugstherapie geeignet?
Für Patienten, die aufgrund ihres Alters oder schlechten Allgemeinzustandes die Risiken, die mit einer Operation oder Bestrahlung auftreten können, vermeiden möchten. Außerdem kann sie geeignet sein, wenn diese Therapien aus medizinischen Gründen nicht sinnvoll erscheinen.
Für Patienten, die sich zunächst für langfristiges Beobachten entschieden haben und durch den Hormonentzug eventuell auftretende tumorbedingte Symptome lindern möchten.
Für Patienten, deren lokal begrenzter Tumor ein hohes Risikoprofil, sprich Aggressivität, aufweist. Studien belegen, dass diese Patienten von einer unterstützenden Hormonentzugstherapie in Kombination mit Strahlentherapie profitieren können. Bei Tumoren mit niedrigem Risikoprofil scheint eine Hormonentzugsbehandlung keine Vorteile zu bieten.
Die Medikamentengabe kann vor, während und nach der Bestrahlung erfolgen. Ziel ist es dabei, die Wirksamkeit der Bestrahlung zu erhöhen, indem die Tumorzellen durch den Hormonentzug im Wachstum gehemmt und verringert werden.
Nutzen, Vorteile
Die medikamentöse Hormonentzugstherapie ist eine etablierte, sichere Methode. Sie hat die gleiche Wirkung wie die operative Entfernung der Hoden (Kastration). Im Gegensatz dazu kann sie aber wieder rückgängig gemacht werden.
Nebenwirkungen, Risiken (GnRH-Agonisten und GnRH-Antagonisten)
Jeder Eingriff in den Hormonhaushalt lässt Nebenwirkungen erwarten. Die gute Nachricht ist, dass sich viele dieser unerwünschten Wirkungen durch eine gezielte Behandlung lindern lassen. Als typische Nebenwirkungen der GnRH-Agonisten und Antagonisten gelten: Testosteron wirkt auf die Prostata, die Spermienproduktion in den Hoden und die sexuelle Lust. Ein medikamentös herbeigeführter Testosteronmangel lässt demnach das sexuelle Interesse versiegen und führt zu Potenzproblemen.
Hitzewallungen
Durch den Hormonentzug scheint die innere Temperaturregulation gestört. Einige Betroffene erfahren dies in Form von plötzlich aufsteigender Hitze und vermehrtem Schwitzen. Hitzeattacken sind oftmals ein vorübergehendes Phänomen, da sich Ihr Körper nach einiger Zeit an den Hormonentzug gewöhnt. Weiter können die Symptome durch bestimmte Begleitmedikamente gelindert werden. Auch Sport und der weitgehende Verzicht auf Kaffee oder Alkohol wirkt den Hitzewellen entgegen.
Brustschmerzen und Gynäkomastie
Bei einigen Patienten vermehrt sich unter dem Hormonentzug das Brustdrüsengewebe. (Gynäkomastie, griechisch; gyné = Frau, mastos = Brust). Das Anschwellen der Brust ist meist begleitet von Druckgefühlen und Schmerzen in der Brust. Im Sinne einer Vorbeugung kann durch eine niedrig dosierte Bestrahlung der Brustdrüsen oder durch bestimmte Medikamente das Wachstum der Brustdrüsen bei der Mehrheit der Betroffenen verhindert werden. Ist die Vergrößerung der Brust bereits sehr weit fortgeschritten, ist auch eine operative Entfernung von Brustgewebe möglich.
Muskelabbau, Gewichtszunahme
Fehlt Testosteron, kann sich auch der Stoffwechsel des Körpers verändern. So gelten Abbau der Muskelmasse und Gewichtszunahme als typische Nebenwirkungen einer Hormonentzugstherapie. Wie auch bei gesunden Menschen kann durch regelmäßige körperliche Bewegung sowie durch eine ausgewogene Ernährung einer Gewichtszunahme oder dem Abbau der Muskelmasse entgegengewirkt werden.
Knochenschwund (Osteoporose)
Der veränderte Testosteronspiegel kann den Knochenabbau fördern. Das bedeutet eine verminderte Knochenmasse und eine „brüchigere“ Knochenstruktur. Damit steigt die Gefahr, bei Stürzen oder anderen knochenbelastenden Situationen Knochenbrüche zu erleiden. Einem drohenden Knochenschwund sollte vorbeugend begegnet werden. Hierzu gehören regelmäßige körperliche Bewegung – wenn möglich Sportarten, die Muskelkraft und Koordination fördern. Weiter können Kalzium, Vitamin D und/oder bestimmte Medikamente (Bisphosphonate), welche den Knochenaufbau unterstützen, empfohlen werden. Besteht trotz aller Maßnahmen Sturzgefahr, sollten unbedingt Gehhilfen wie Stock, Gehfrei oder Rollator verwendet werden.


Lokal fortgeschrittener Prostatakrebs
Als lokal fortgeschrittener Prostatakrebs wird ein Tumor bezeichnet, der die Prostatakapsel durchbrochen hat und sich nur in deren unmittelbarer Nachbarschaft ausgebreitet hat. In diesem Stadium sind weder Lymphknoten noch entfernte Organsysteme durch Metastasen befallen. Bei etwa 25 % der Patienten wird der lokal fortgeschrittene Prostatakrebs bei der Erstdiagnose gefunden. Bei anderen Patienten tritt er – trotz zunächst erfolgreicher Behandlung – wieder auf (Rezidiv). Häufig gibt es keine Beschwerden, die darauf hindeuten, dass der Tumor sich weiterentwickelt hat. Einige Patienten klagen über Probleme beim Wasserlassen oder Blutspuren in Urin oder Samenflüssigkeit.
Um für die weitere Behandlung einzuschätzen, wie weit der Tumor tatsächlich fortgeschritten ist, müssen verschiedene Befunde erhoben werden. Hierzu gehören: Messung des PSA-Wertes, bildgebende Verfahren und feingewebliche Untersuchungen. Nur bei dringendem Verdacht sollte gezielt nach Metastasen gesucht werden. Zusammengefasst liefern die Untersuchungsergebnisse ein Bild zur Größe und Ausbreitung (TNM-System) des Tumors und seinem Verhalten (Gleason-Score).
In vielen Fällen zeigt sich erst während einer Operation, wie weit sich der Tumor tatsächlich ausgebreitet hat und ob Lymphknoten befallen sind.
Diagnoseschritte beim lokal fortgeschrittenen Prostatakrebs
PSA-Wert
Die Höhe des PSA-Wertes und auch die Geschwindigkeit seines Anstiegs geben einen ersten Hinweis, wie sich der Tumor verhält.
Bildgebende Verfahren
Mithilfe einer Ultraschalluntersuchung (gegebenenfalls auch MRT) kann geklärt werden, wo und wie der Tumor sich ausgebreitet hat. Wenn die feingewebliche Untersuchung (siehe unten) einen Gleason-Score von 8 oder mehr ergeben hat, oder wenn es sich um einen Tumor der Kategorie T3/4 handelt (siehe Diagnose, „Krankheitsverlauf“), sind eventuell doch schon Lymphknoten befallen. Hier sollten die Beckenorgane mithilfe einer Magnetresonanztomographie (MRT) oder Computertomographie (CT) untersucht werden.
Feingewebliche Untersuchung
Durch eine feingewebliche Untersuchung (Biopsie) lässt sich der Tumor hinsichtlich seiner Gewebestruktur und damit seiner Aggressivität einschätzen (Gleason-Score).
Suche nach Metastasen
Nur bei erhöhtem Verdacht wird die Suche nach Metastasen, z. B. durch ein Skelettszintigramm, empfohlen. Erhöhter Verdacht liegt vor, wenn bei einem Tumor der Kategorie T3/4 der PSA-Wert 10 ng/ml und darüber beträgt, ein Gleason-Score von 8 und mehr vorliegt und der Patient eventuell über Knochenschmerzen klagt.


Behandlung des lokal fortgeschrittenen, aber nicht metastasierenden Prostatakrebses
Die Behandlung richtet sich in erster Linie nach dem festgestellten Tumorstadium, möglichen Begleiterkrankungen, körperlicher Verfassung, dem Alter und dem persönlichen Empfinden von Lebensqualität. Weiter wird berücksichtigt, ob der lokal fortgeschrittene Prostatakrebs neu entdeckt wurde oder nach einer Behandlung wieder zurückgekehrt ist.
Behandlung eines neu entdeckten, lokal fortgeschrittenen Tumors
Die von Experten empfohlenen Methoden sind kontrolliertes Abwarten (Watchful Waiting) oder operative Entfernung der Prostata und des lokal befallenen Gewebes.
Alternativ zur Operation kann auch eine Strahlentherapie kombiniert mit einer Hormonentzugstherapie erfolgreich sein. Beide Verfahren – Operation oder Bestrahlung – können eine Heilung bieten, vorausgesetzt es gelingt, das gesamte Tumorgewebe zu entfernen. Sowohl die Operation als auch eine Bestrahlung können mit Nebenwirkungen verbunden sein. Zu den häufigsten gehören Erektionsstörung (Impotenz) und Blasenschwäche (siehe auch Nebenwirkung: Operation, Bestrahlung, Hormonentzugstherapie).
Operation
Im Gegensatz zu einem frühen, kleinen Tumor, welcher noch nicht die Kapsel der Prostata durchdrungen hat, kann es hier leichter passieren, dass das Tumorgewebe nicht immer vollständig entfernt werden kann. Damit steigt das Risiko, besonders bei einem aggressiven Tumor, dass er nach der Operation wieder zu wachsen beginnt. Da die Operation – anders als bei einem lokal begrenzten Tumor – komplizierter ist, muss auch mit mehr Nebenwirkungen gerechnet werden. Laut ärztlicher Leitlinien werden bei Tumoren der Kategorie T3 zur Sicherheit während der Operation benachbarte Lymphknoten entfernt. Tumore der Kategorie T3 haben zwar die Prostatakapsel durchbrochen, aber noch keine Lymphknoten oder entferntere Organe befallen.
Bestrahlung
Die Bestrahlung: Dabei wird entweder von außen durch die Haut (perkutane Strahlentherapie) oder direkt in der Prostata (HDR-Brachytherapie) bestrahlt. Bei Tumoren der Kategorie T3 ist unter Umständen eine Kombination beider Bestrahlungsmethoden sinnvoll. Bei einer perkutanen Strahlentherapie wird zusätzlich eine zeitlich begrenzte Hormonentzugstherapie empfohlen.
Die unterstützende Strahlentherapie
Die Chance für eine Heilung lässt sich möglicherweise verbessern, wenn nach der Operation zusätzlich bestrahlt wird. Damit soll erreicht werden, dass auch die Tumorzellen zerstört werden, die durch die Operation nicht entfernt werden konnten. Experten empfehlen eine adjuvante (lateinisch; adiuvare = helfen, unterstützen) Strahlentherapie bei Tumoren der Kategorie T3, die einen positiven Schnittrand aufweisen. Positiver Schnittrand bedeutet, dass sich bei der feingeweblichen Untersuchung an den Schnitträndern der entfernten Prostata Krebszellen gefunden haben. Weiter wird eine unterstützende Bestrahlung für Tumore der Kategorie T3 mit negativen Schnitträndern (d. h. keine Krebszellen vorhanden) empfohlen, die aber bereits in die Samenblasen eingedrungen sind. In beiden Fällen ist es wahrscheinlich, dass durch die Operation nicht das gesamte Tumorgewebe entfernt werden konnte. Damit steigt das Risiko eines Rezidivs.
Wenn weder Operation noch Bestrahlung möglich ist
Männern, die beispielsweise im hohen Alter oder durch schwerwiegende Begleiterkrankungen geschwächt sind, kann eine Operation mehr Leid als Nutzen bringen und auch eine Bestrahlung fällt i.d.R. als Therapieoption weg. Für diese Patientengruppe kann eine alleinige Hormonentzugstherapie oder gegebenenfalls kontrolliertes Abwarten eine Option sein. Durch die Hormonentzugstherapie kann der Tumor in seinem Wachstum vorrübergehend gebremst werden, aber eine Heilung ist dadurch nicht möglich.
Nachsorge und Rezidiv
Jede Krebserkrankung, aber auch deren Behandlung, ist für die meisten Patienten eine belastende Erfahrung. Es ist daher sehr wichtig, durch eine individuell angepasste Rehabilitation bzw. Heilanschlussbehandlung den Betroffenen die Möglichkeit zu geben, sich innerlich zu stabilisieren und verloren gegangene Funktionen oder Fähigkeiten wiederzuerlangen oder auszugleichen. Weiter muss es das Ziel sein, durch eine Nachsorge den Tumor – auch bei einer wahrscheinlichen Heilung – zu beobachten und bei Veränderungen ggf. schnell zu handeln.
Nachsorge bedeutet in erster Linie Gesundheitsüberwachung durch regelmäßige Kontrollen bzw. Nachuntersuchungen. Diese finden auch dann statt, wenn der Tumor augenscheinlich vollständig entfernt werden konnte. Hiermit soll sichergestellt werden, dass ein dennoch mögliches Wiedererwachen des Tumors, ein sogenanntes Rezidiv, rechtzeitig entdeckt wird.
Zur Nachsorge gehört ebenso, mögliche Spätfolgen und Nebenwirkungen der vorangegangenen Therapie zu behandeln.
Nachsorgekalender
Nach Expertenmeinung sollte – sofern vorher keine Symptome spürbar werden – die Nachsorge innerhalb von zwölf Wochen nach Therapieende beginnen.
Treten zwischen den Nachsorgeterminen ungewohnte Symptome oder Schmerzen auf, sollten diese Patienten bitte nicht warten, sondern möglichst bald ihren behandelnden Arzt aufsuchen.
Ein wichtiges Instrument in der Nachsorge ist die periodische Bestimmung des PSA-Wertes. Je nachdem, ob und wie schnell dieser Wert ansteigt, kann es ein Hinweis auf ein Rezidiv sein. Eine zusätzliche Tastuntersuchung wird erst dann empfohlen, wenn der PSA-Wert steigen sollte.

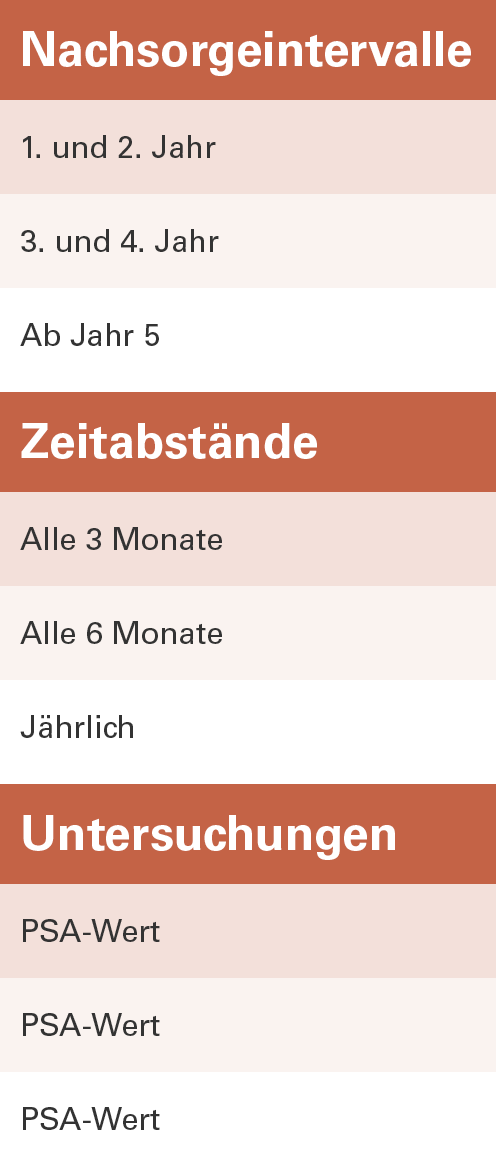
Die Nachsorgetermine sind im Übrigen eine gute Gelegenheit dem Arzt Fragen hinsichtlich einer Verbesserung der Lebensqualität, einfacheren Alltagsbewältigung oder psychologischen Unterstützung zu stellen.
Rezidiv
Bei etwa drei von zehn Männern wird der Tumor trotz Behandlung wieder „lebendig“ (medizinisch: Rezidiv). Erstes Zeichen dafür kann ein im Rahmen der Nachsorge festgestellter Anstieg des PSA-Wertes sein. Ein Rezidiv bedeutet, dass sich erneut Tumorgewebe entweder am Ort der Operation oder Bestrahlung (lokales Rezidiv) oder auch in anderen Körperregionen (Metastasen) bildet.


Falls der Anstieg des PSA-Wertes mit keinem Symptom verbunden ist oder ein Tumorwachstum nicht beobachtet werden kann, muss nicht immer sofort eine Behandlung eingeleitet werden.
Wenn aber eine erneute Behandlung eingeleitet werden muss, stehen bei einem lokalen Rezidiv folgende Therapiemöglichkeiten zur Verfügung:
- eine Operation, wenn die Erstbehandlung eine Bestrahlung war,
- eine Bestrahlung, wenn die Erstbehandlung eine Operation war.
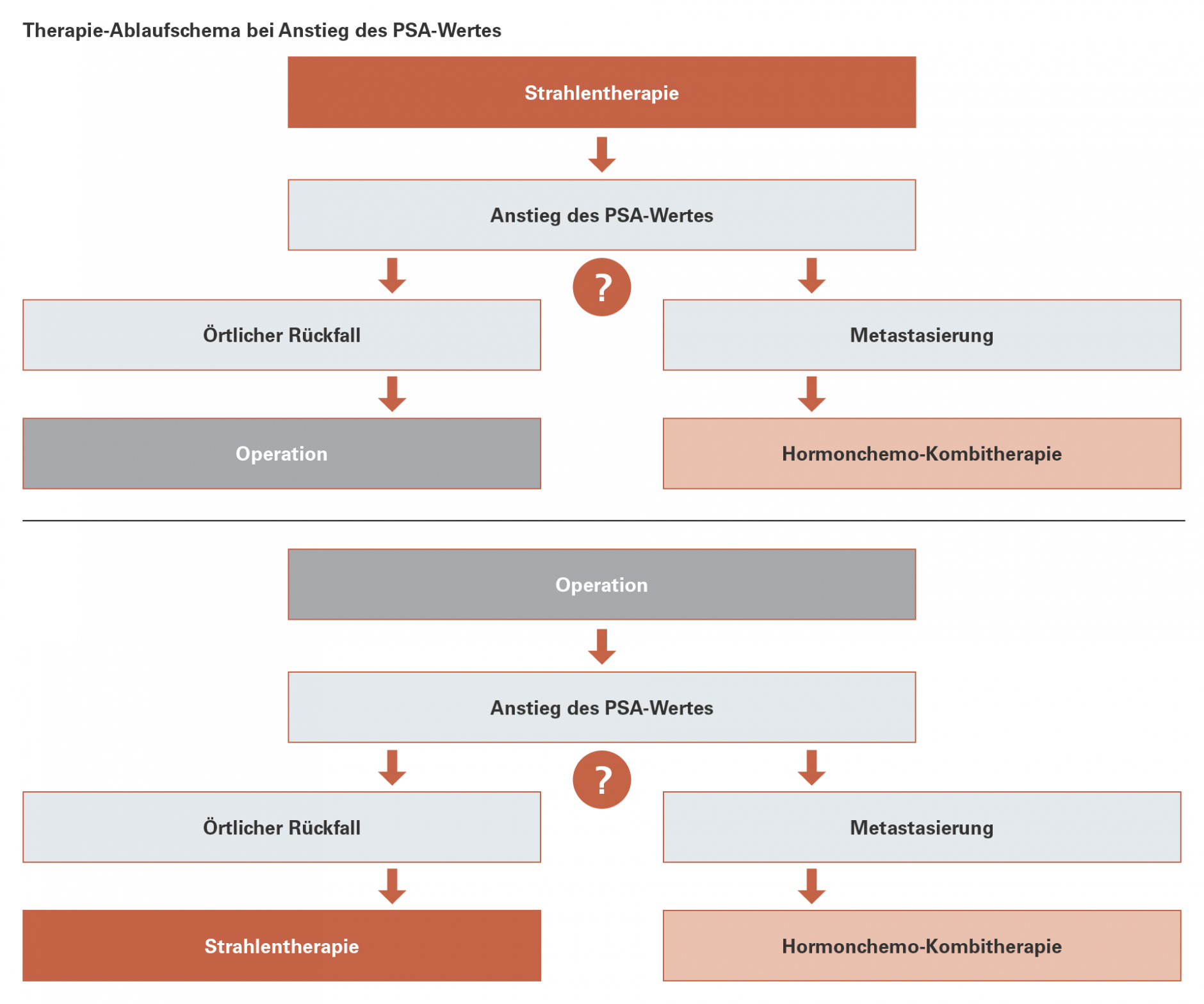
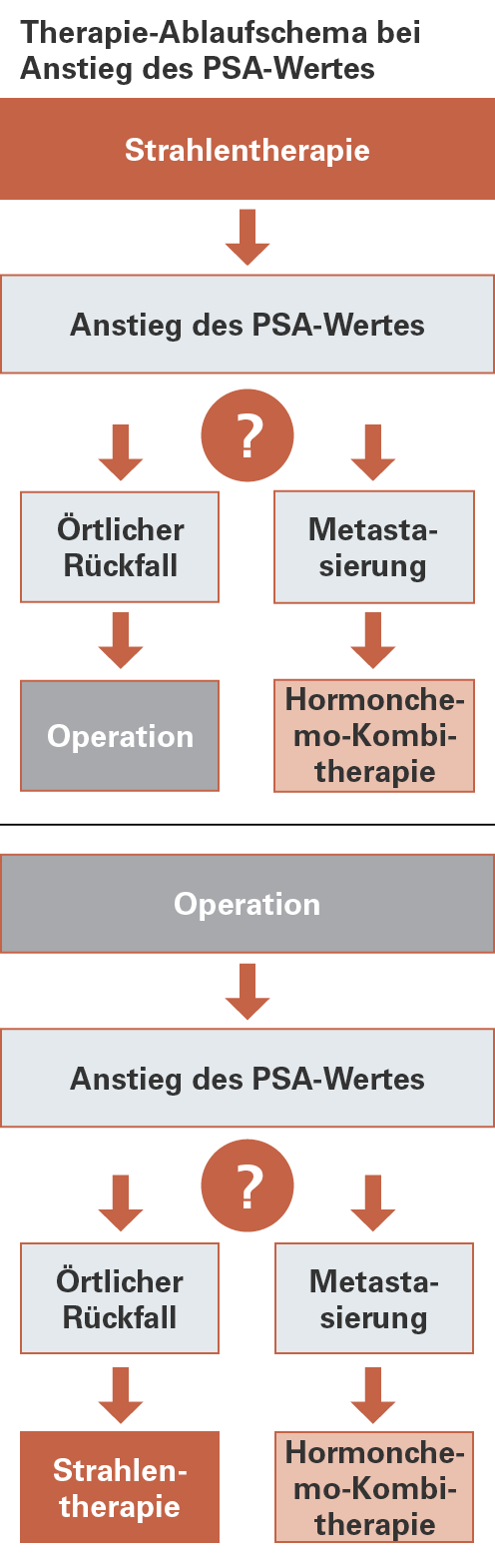
Vor einer Behandlung muss sichergestellt werden, dass der Krebs nicht bereits Metastasen gebildet hat. Im Fall einer Metastasierung kommen weitere Therapien, wie etwa eine Kombination aus Hormonentzugstherapie (ADT) und Chemotherapie, zum Einsatz. Hiermit kann das Auftreten von Beschwerden zwar hinauszögert, aber keine Heilung erreicht werden.
Rehabilitation
Im Rahmen einer Rehabilitation oder umgangssprachlich „Reha“ soll Ihnen durch medizinische, psychotherapeutische, soziale und berufliche Maßnahmen eine möglichst schnelle Rückkehr in die Familie, das gesellschaftliche Umfeld und das Berufsleben ermöglicht werden. Hierzu gehört auch, dass Ihnen der psychologische Umgang mit der Erkrankung und den damit verbundenen Problemen erleichtert wird.
Zielsetzung Ihrer Rehabilitation nach operativer Prostataentfernung, Bestrahlung oder Hormonentzugstherapie
- Behandlung von anhaltenden Funktionsstörungen wie Harninkontinenz, Impotenz oder Darmbeschwerden.
- Wiederherstellung der physischen und psychischen Leistungsfähigkeit.
- Patienten, die einen Beruf ausüben, sollten ihre Erwerbsfähigkeit möglichst vollständig wiedererlangen.
Die Kosten für Ihre Rehabilitation werden von Rehabilitationsträgern übernommen. Hierzu gehören beispielsweise Ihre Rentenversicherung oder auch Ihre zuständige Krankenversicherung.
Eine medizinische Rehabilitation wird von Ihrem behandelnden Arzt verordnet. Falls eine Beratung notwendig ist, können Sie Sozialdienste und Krebsberatungsstellen kontaktieren. Weitere Unterstützung, z. B. bei Fragen der Kostenübernahme oder Antragstellung bieten die Reha-Servicestellen.
Rehabilitation ambulant oder stationär?
Eine Rehabilitation kann – je nach Schwere der Therapie oder Krankheitsfolgen – ambulant oder stationär erfolgen. Für Männer, die eine Operation oder Bestrahlung hatten, ist eine stationäre Anschlussheilbehandlung in einer spezialisierten Rehabilitationsklinik empfehlenswert. Normalerweise beginnen die Maßnahmen direkt nach dem Eingriff. Voraussetzung ist, dass der Patient alle Reha-Maßnahmen wahrnehmen kann, d. h. entsprechend gesund ist. Generell ist es auch möglich, später zu beginnen, solange dies aus medizinischer Sicht sinnvoll ist.
Welche Maßnahmen beinhaltet eine Rehabilitation (Beispiele)?
- Aufbau der Bauch- und Beckenbodenmuskulatur. Ziel: Blasenstörungen lindern.
- Sport- und Bewegungstherapie. Ziel: Körperliche Fitness, Muskelkraft und Kondition wiederherstellen.
- Beratung und Behandlung bei Impotenz.
- Psychologische Behandlung. Ziel: Den Umgang mit der Erkrankung erleichtern.
- Sozialrechtliche Beratung: Klärung der rechtlichen Ansprüche auf Unterstützung in Alltag und Beruf.
In der Regel können auch Patienten, die sich für eine aktive Überwachung oder eine Hormonentzugstherapie entschieden haben, eine Rehabilitation in Anspruch nehmen. Dies ist dann möglich, wenn sie durch die Erkrankung und begleitende Beschwerden stark beeinträchtigt sind.




